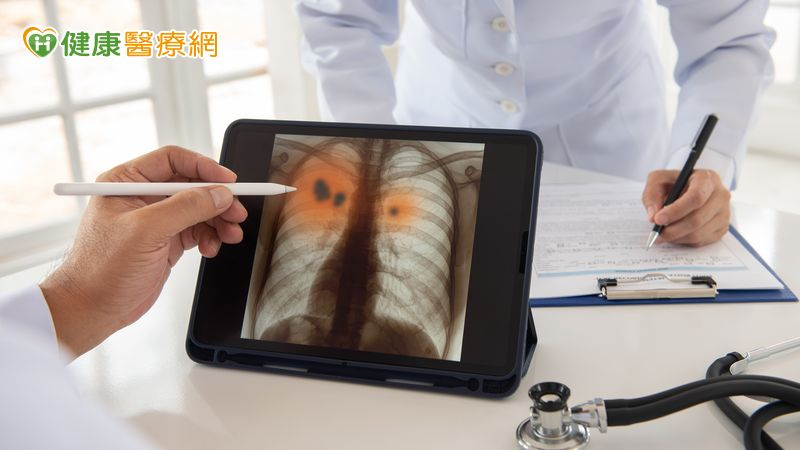
小細胞肺癌屬於肺癌的一種,臨床上要確診必須透過切片檢查。臺大醫院癌醫中心分院楊志新院長表示,診斷流程通常是先透過影像檢查可疑的病灶,再進行切片,確認其屬於小細胞或非小細胞類型。確診後,患者會再進一步接受更詳細的檢查,以評估是否有轉移。
若懷疑有轉移跡象,必要時也需切片確認,才能完成病程分期。正式分類依然是第1至第4期,但在治療上,臨床常將小細胞肺癌分為「侷限期」與「擴散期」,以利選擇治療策略。
侷限期與擴散期差異 治療方式不相同
侷限期小細胞肺癌指的是病灶侷限於胸腔內,且可透過手術或放射線完整涵蓋的範圍。楊志新院長指出,這類患者治療目標是追求根治,治療方式通常是化學治療合併放射線治療。不過,若病灶已擴散至胸腔外,或範圍過廣無法以放射線完全覆蓋,則歸類為擴散期,治療以全身化學治療為主,預後相對不佳。
小細胞肺癌缺有效標靶藥物 傳統治療選擇有限
楊志新院長提到,在過去3、40年間,侷限期小細胞肺癌的治療方式未有重大突破,目前主要還是依靠化學治療與放射線治療。與非小細胞肺癌相比,小細胞肺癌缺乏有效的標靶治療藥物,因此治療選擇有限。
侷限期患者同時接受化療、放射線治療後,仍有一定比例的患者能長期存活,然而擴散期患者的治療效果仍然有限,疾病進展與死亡風險高。

免疫藥物引入 增添治療新選項
近年來,免疫藥物治療在小細胞肺癌領域開始展現希望。楊志新院長解釋,單純將免疫藥物單獨使用,治療效果有限,但近期臨床研究觀察到,免疫藥物與化療合併的策略,對病人存活情況可能有正面影響。特別是小細胞肺癌在擴散期階段,免疫藥物治療結合化療也成為一個治療選項。針對無腦部或脊髓轉移的擴散期小細胞肺癌,健保署也在今年初給付第二種免疫檢查點抑制劑。
化放療加免疫藥物 侷限期小細胞肺癌治療新標準
針對較為早期的侷限期小細胞肺癌,楊志新院長舉一項納入700多位病人的大型臨床試驗為例,結果顯示在完成化學治療與放射線治療後,若再持續2年免疫藥物治療,臨床研究觀察到部分患者的治療情形有改善,但仍需個別評估。目前醫學界已將「同步化放療後加上兩年免疫藥物輔助治療」視為侷限期小細胞肺癌的新治療流程。在該臨床研究中觀察增加免疫藥物治療並不會額外增加嚴重副作用,須特別留意與衛教因放射治療引起或因免疫藥物引起之肺炎的發生與處置。
化療與放療常見副作用 預防腦轉移是關鍵
楊志新院長表示,化學治療的副作用常見包括噁心、嘔吐、食慾不振、骨髓抑制導致白血球低下與感染風險增加,部份藥物也可能影響腎臟或神經系統。
放射線治療則會對照射範圍產生副作用,例如食道炎、吞嚥困難、皮膚炎,以及放射性肺炎,長期甚至可能引起肺部纖維化。雖然副作用存在,但透過嚴謹的治療規劃與支持性照護,部分副作用可透過支持性照護緩解,實際仍需依個人狀況調整。
小細胞肺癌的特點之一是容易轉移至腦部。即使治療後影像顯示腦部無病灶,楊志新院長仍建議患者接受「預防性腦部放射治療」,以降低腦轉移的風險。這項治療在肺癌領域極具特殊性,這在醫界被視為降低腦轉移風險的一種方式,不過是否適合還需醫師評估。
針對侷限期小細胞肺癌 完整治療規劃
對於侷限期小細胞肺癌,楊志新院長認為,目前可考慮的治療策略是:同步接受化療與放射線療法,必要時進行腦部預防性放療,隨後再配合免疫藥物治療,通常療程包括化療與放射線療法,以及後續的免疫治療。實際的療程長度依醫師評估而定。
儘管化療與放射線療法的副作用會帶來不便,楊志新院長表示,這是目前臨床上主要的治療方式之一,對於延緩病情惡化有一定幫助,若未積極治療,病程可能進展較快。經由規劃完整的治療,臨床上觀察到部份患者的病情控制情形有所改善。隨著研究結果問世,醫界在小細胞肺癌治療上獲得更多資訊,有助於未來治療策略的發展。