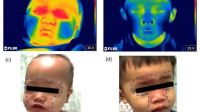
手掌、腳掌變厚,戒指漸漸戴不下,或鼻頭、下顎莫名變大,別以為只是變胖,也可能是罕見內分泌疾病「肢端肥大症」!由於病因來自生長激素分泌過多,且作用於全身,常見共病有高血壓、糖尿病、部分癌症、心臟疾病等,臨床一般以手術切除腦下垂體腫瘤,但療程不是就此畫下句點。臺大醫院神經外科王奐之醫師提醒,術後部分患者仍可能有殘餘腫瘤、應配合長期追蹤,必要時需採取接續治療。
手術不代表治療結束 要長期追蹤觀察這些指標
王奐之醫師表示,術後長期追蹤,主要觀察生長激素(GH)與第一型類胰島素生長因子(IGF-1)兩大指標,評估患者是否達到「生化數值的緩解」,前者由腦下垂體直接分泌,但分泌量有明顯的日夜波動;IGF-1則在下游作用於全身細胞,數值相對穩定、不易受抽血時間影響。不過IGF-1的正常值隨年齡及性別變化,所以需要參考各醫院檢驗科建議指標範圍。
此外,醫師也會同步參考核磁共振(MRI)影像結果,王奐之醫師提醒,開刀部位短期內可能有血水、止血物質或肉芽組織,容易與殘留腫瘤混淆;並且因為腦下垂體其餘正常組織可能因減壓而位移,難以直接比對手術前後影像,醫師需要多次觀察才能判斷腫瘤狀況,所以也仰賴患者配合長期追蹤,協助醫師掌握疾病是否仍在緩解狀態。
「2情況」可能要啟動接續治療 醫師說明多元選項
若術後發現殘留腫瘤,或生化指標未能達標,王奐之醫師表示,後續治療選項包括二次手術、藥物治療或放射線治療。他說明,手術後腫瘤仍有殘留,代表病灶位置本身可能相對刁鑽,再次手術也未必能夠清除、不是人人適用,需依照個別案例評估。
王奐之醫師進一步說明,人體荷爾蒙多數具有拮抗機制,助分泌量維持平衡,而藥物治療中目前常用的長效型體抑素類似物(SSA),正是模擬人體自然分泌的體抑素,目的為讓其與受體結合後,抑制體內生長激素的釋放、控制IGF-1數值。治療期間,醫師會每三到六個月追蹤指標變化,並根據藥物反應,結合患者的生活狀況、健保給付條件等判斷調整施打間隔;臨床觀察顯示,在多數情況下藥物對腦下垂體其餘功能影響有限,唯患者應留意可能出現血糖數值變化,具體藥物效果因人而異,需經醫師評估判斷。放射線治療臨床上則多安排於較後線,用以控制腫瘤範圍,療程中醫師將觀察正常腺體功能有無受影響。

放任不治有長期風險!一年輕患者積極治療 現迎接新婚生活
王奐之醫師提醒,若未積極接受後續治療、生長激素持續偏高,將形成全身性的健康威脅,不只外觀上可見的手指變粗或鼻頭增大,更可能導致嚴重的代謝症候群,包括糖尿病、高血壓、心血管疾病等風險大增,甚至可能引發心臟肥大、心律不整和大腸癌。過去研究顯示,未治療或控制不佳者,患者平均壽命可能比一般成人的預期壽命縮短約十年。
王奐之醫師分享,一名約30歲的年輕患者,術後未達生化緩解、體重下降也不如預期,評估後醫師認為不適合再次手術,改以SSA藥物治療。經兩三年追蹤,患者的各項指標穩定,包括鼻頭與手指的粗大情況都觀察到改善,除了定期回診,生活品質得到維持,近期也順利與伴侶攜手步入婚姻。
生化緩解有助共病管理 停藥仍需長期評估
若疾病長期維持生化數值的緩解,也有助於原本的共病管理。王奐之醫師指出,目前觀察到部分合併糖尿病的患者,原本需施打胰島素,可能改為僅需吃口服藥,或高血壓用藥種類也有機會減少,患者反映生活品質可改善,不過共病症狀表現和藥物調整,將交由相關科別的醫師針對個案進行評估。
至於是否可停藥,王奐之醫師表示,醫界目前認為可能需穩定追蹤達十年以上,才能進一步評估,臨床上多數患者仍需長期治療。SSA的長期使用可能使血糖微幅上升,而患者常合併有糖尿病,醫師會透過調整原本的降血糖藥物應對。王醫師提醒,患者若等到自覺症狀明顯,通常已屬晚期,無論選擇手術、藥物或其他治療方式,都應積極配合醫囑與長期追蹤,才能與疾病和平共存。